Sindrome dell’Ovaio Policistico: cosa c’entra la dieta?
Ho pensato a questo articolo come ad una breve guida per chi soffre, o lo sospetta, di questa sindrome così diffusa seppur ancora non del tutto conosciuta. Soprattutto, mi piacerebbe raccontare di come la dieta – intesa come l’insieme delle abitudini alimentari – può essere una grande alleata, grazie alla sua capacità di fornire un aiuto concreto nell’alleviare i sintomi della patologia senza troppa fatica.
Partiamo da cos’è e come si riconosce.
La Sindrome dell’Ovaio Policistico (PCOS) è il più diffuso disordine endocrino (ormonale) femminile dell’età riproduttiva, coinvolgendo il 5-10% delle donne tra i 18 e i 35 anni. In quanto sindrome, ha conseguenze su molteplici aspetti della salute della donna e rappresenta una delle più comuni cause di infertilità.
Nel 2003, l’European Society of Human Reproduction and Embryology e l’American Society or Reproductive Medicine, hanno proposto una revisione dei criteri diagnostici, definendo come PCOS la presenza di almeno due dei seguenti segni:
– Oligo-anovulazione
– Iperandrogenismo (segni clinici o laboratoristici)
– Ovaio policistico (segno morfologico riscontrabile all’esame ecografico)
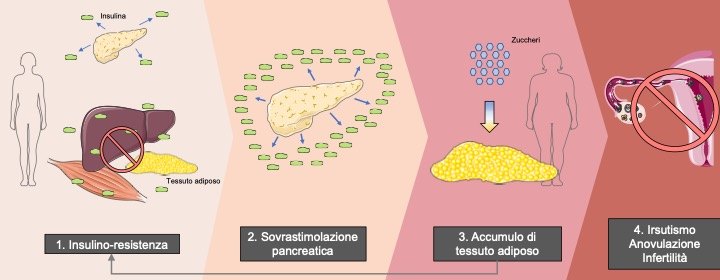
La principale manifestazione clinica è legata all’iperandrogenismo (eccesso di ormoni maschili), il quale si manifesta principalmente attraverso l’irsutismo (massiva peluria in distretti tipicamente maschili), presente nel 70% delle donne. L’eccesso di androgeni circolanti è presente nel 50-90% dei casi, tuttavia Il livello di testosterone (principale ormone maschile) totale da solo può essere un marker poco sensibile. Più predittivo sembra essere il testosterone libero, vale a dire la frazione biologicamente attiva dell’ormone, non legata alle proteine di trasporto (SHBG). Un’altra fondamentale caratteristica della PCOS è l’insulino-resistenza, la quale genera iperinsulinemia (eccesso di insulina nel sangue).
Queste due condizioni sono alla base delle conseguenze metaboliche della patologia e possono essere l’effetto o la causa di obesità o sovrappeso. Inoltre, si è visto che circa il 50% delle donne con PCOS ha una distribuzione del grasso a livello del segmento centrale del corpo (obesità di tipo androide).
Cos’è l’insulino-resistenza (IR)?
E’ una condizione per cui una concentrazione normale di insulina, l’ormone prodotto dal pancreas che trasporta lo zucchero presente nel sangue all’interno dei tessuti, ha una funzionalità attenuata rispetto alla norma. In tutti i casi in cui la funzione pancreatica è intatta, ciò comporta una iperinsulinemia compensatoria.
La presenza di IR non implica una sistematica intolleranza al glucosio (glicemia 140-200 mg/dL) quindi la glicemia può essere anche normale (60-110 mg/dL). D’altronde, da numerosi studi si ricava che almeno il 40% delle donne con PCOS presenta un’intolleranza al glucosio e che il 10-20% svilupperà negl’anni un diabete mellito di II tipo. Prima dello sviluppo di una franca intolleranza glicidica, il difetto della secrezione insulinica può rimanere latente e rivelarsi solamente in circostanze che aumentano l’IR, ad esempio l’insorgere di un diabete gestazionale o un’intolleranza glicidica in corso di trattamento con corticosteroidi.
Il meccanismo molecolare responsabile dell’IR nella PCOS sembra essere unico e specifico per questa sindrome e diverso da quello presente nella obesità generata da altre cause.
Nelle donne con PCOS, infatti, il tessuto ovarico rimane sensibile all’azione dell’insulina, nonostante esista una resistenza sistemica (di tutti gli altri tessuti) all’ormone.
Cerchiamo di capire cosa avviene e perché.
L’insulina appartiene a un gruppo di fattori di crescita regolatori della funzione ovarica, i quali influenzano direttamente e indirettamente la produzione di steroidi e lo stato androgenico (la quantità di ormoni “maschili” fisiologicamente presenti nella donna).
Come fa l’insulina a provocare l’aumento dei normali livelli di androgeni nella donna?
- Agendo direttamente sulle cellule della teca ovarica, attiva un enzima chiave nella sintesi degli androgeni (citocromo P450c17);
- Potenziando la sintesi di androgeni indotta dall’ormone luteinizzante (LH);
- Indirettamente, sopprimendo i livelli circolanti di SHBG, con conseguente aumento del testosterone libero;
- Sopprimendo la sintesi epatica della proteina 1 di legame delle IGF (IGFBP-1), aumentando così la biodisponibilità del fattore IGF-I, un altro importante regolatore della sintesi ovarica di androgeni;
- Sembra inoltre possibile che l’insulina possa agire a livello ipotalamico modificando la secrezione pulsatile di LH, che influenza la steroidogenesi (produzione di steroidi) gonadica.
Morale della favola: i tessuti sono “resistenti” all’azione dell’insulina, quindi il pancreas ne produce più del dovuto, dunque è probabile che si instauri un sovrappeso dovuto alla massiva trasformazione degli zuccheri in grassi. Il sovrappeso, a sua volta, è un fattore che aumenta la resistenza insulinica, instaurando un circolo vizioso. L’insulina in eccesso, infine, stimola l’ovaio a produrre più androgeni che estrogeni, ed ecco i sintomi della PCOS: irsutismo, anovulazione, infertilità.
Ma adesso veniamo a noi.
Come può la dieta passare dal fronte nemico a quello degli alleati (nel trattamento della PCOS)?
Annosa questione.
Arrivati qui, abbiamo sicuramente capito quanto il sovrappeso rappresenti un fattore di mantenimento della resistenza insulinica, quindi della sindrome e dei sintomi ad essa connessi. Di conseguenza, già “solo” puntando al dimagrimento (perdita di massa grassa), si sottrae una carta importante dal tavolo di gioco della malattia.
Si pensi che la perdita del 5-10% del peso, è sufficiente a far aumentare la possibilità di ovulazione del 70-80%, incrementando di molto le possibilità di concepimento e ristabilendo, in parte, l’equilibrio ormonale.
Sono tanti gli studi che hanno approfondito l’argomento ma, ad oggi, non esiste un’opinione unanime su quale sia lo stile alimentare più adatto a coadiuvare il trattamento della PCOS. Tuttavia, alcuni punti saldi esistono e indovinate? Sì, ancora lei, la beneamata dieta mediterranea, seppur declinata con degli accorgimenti ad hoc.
Vediamo quali sono gli aspetti più importanti da tenere sotto controllo.
- Carico glicemico totale
Ovvero la combinazione di quantità e qualità degli zuccheri (semplici e complessi) che si assumono nel corso della giornata. Il carico glicemico dev’essere basso, in quanto dobbiamo puntare a prevenire il più possibile i picchi glicemici (che darebbero luogo a picchi insulinemici);
- Distribuzione degli zuccheri nell’arco della giornata
In natura tutto è un ciclo, quindi non deve stupirci se l’organismo umano, tra gli altri, è orchestrato da quello circadiano. Si tratta di una staffetta di ormoni e neurotrasmettitori che determinano gran parte dei nostri bisogni fisiologici, in relazione al momento della giornata. E’ per questo che, in caso di PCOS, si sono registrati dei vantaggi se la maggior parte degli zuccheri venivano assunti nel corso della prima parte della giornata.
- Timing dei pasti
Torniamo al ciclo circadiano e alla sua armonia. Si è visto che distribuire le calorie “a scalare” (maggiori la mattina, minori la sera) nell’arco della giornata e concludere l’ultimo pasto entro le prime ore della sera, contribuisce a migliorare il profilo insulinemico.
Naturalmente non esistono piani nutrizionali validi per tutti, la personalizzazione è alla base di qualunque dieta ci creda abbastanza da correre il rischio di funzionare.